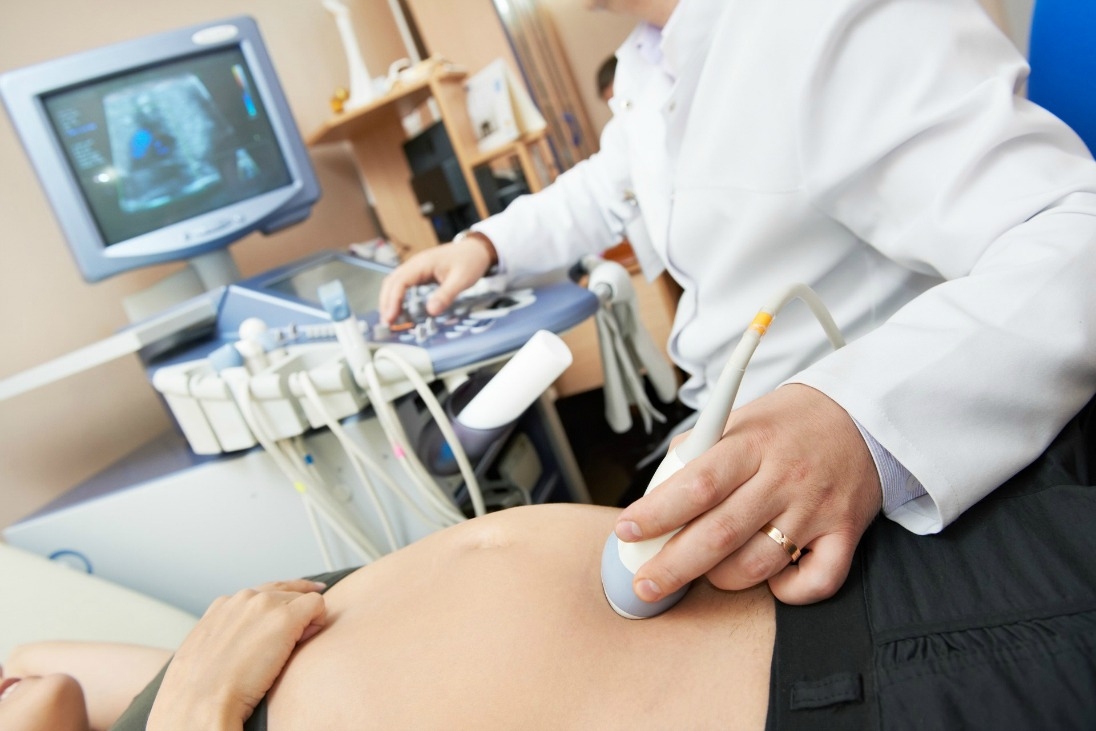
Περιγραφή και ορισμός
Από την δεκαετία του 80, πολλοί συγγραφείς διερεύνησαν τη χρησιμότητα της υπερηχογραφικής εξέτασης σε γυναίκες με πρόπτωση πυελικών οργάνων (POP) και ακράτεια ούρων. 1 , 2 Παρά τις πολλές αναφερόμενες τεχνικές και προσεγγίσεις, το υπερηχογράφημα πυελικού εδάφους εξακολουθεί και διαδραματίζει περιορισμένο ρόλο στη διερεύνηση των διαταραχών του πυελικού εδάφους και επομένως η αξιοπιστία του συνεχίζει και μελετάται.
Ενδείξεις υπερηχογραφικής εξέτασης
Τα πιο συχνά χρησιμοποιούμενα πρωτόκολλα αξιολογούν τις ανατομικές δομές, την ακεραιότητα και τη λειτουργία των μυών του πυελικού εδάφους. Η διαπερινεϊκή υπερηχογραφία (Tranperineal Ultrsonography- TPUS) είναι μια τεχνική απεικόνισης που χρησιμοποιείται στη διερεύνηση της δυσλειτουργίας του πυελικού εδάφους, 3 η οποία επιτρέπει την απεικόνιση του ουρογεννητικού χάσματος (urogenital hiatal - UH) δια της αξιολόγησης του ανελκυστήρα μυ του πρωκτού (Evator Ani Muscle - LAM). 4 , 5 Το UH, η επιφάνεια του οποίου μπορεί να μετρηθεί με το TPUS, είναι ένα έλλειμμα που περιβάλλει το ηβικό οστό και τον ηβοορθικό μυ (Puborectalis Muscle - PRM) και αποτελεί ένα πιθανό σημείο εμφάνισης κήλης στο γυναικείο σώμα. Η πρόπτωση πυελικών οργάνων (POPs) είναι ένα είδος κήλης μέσω του UH και συνιστά έναν από τους πιο συνηθισμένους τύπους δυσλειτουργίας του πυελικού εδάφους, 6 εκτός από την ακράτεια ούρων/κοπράνων. Μία στις τέσσερεις γυναίκες στις ΗΠΑ έχει κάποια διαταραχή του πυελικού εδάφους. 7
Άλλες ενδείξεις για υπερηχογράφημα πυελικού εδάφους περιλαμβάνουν την εκτίμηση πυελικού άλγους, των εκκολπωμάτων της ουρήθρας (μερικές φορές με διακολπική προσέγγιση), τα ξένα σώματα, τις πυελικές μάζες, το χειρουργικά τοποθετημένο πλέγμα και την μέτρηση του υπολειπόμενου όγκου των ούρων όπως υπολογίζεται από τον μαθηματικό τύπο: Όγκος = 5,9 x (ύψος x βάθος) - 14,6 mL (95% όρια εμπιστοσύνης = +/- 37 mL). 8 , 9
Προετοιμασία ασθενών
Οι γυναίκες που συνήθως υποβάλλονται σε υπερηχογραφική εξέταση του πυελικού εδάφους τοποθετούνται σε θέση λιθοτομής με τους μηρούς κεκαμμένους κοντά στους γλουτούς ώστε να δημιουργείται καλύτερη κλίση της πυέλου. Ωστόσο, ορισμένοι ερευνητές χρησιμοποιούν την αριστερή πλάγια κατακεκλιμένη θέση. 10 , 11 Η κένωση της ουροδόχου κύστεως πριν από την εξέταση προτιμάται, αν και μικρός όγκος ούρων μπορεί να βελτιώσει την απεικόνιση της ουροδόχου κύστης. 12 Η παρουσία εντερικού περιεχομένου στο ορθό ενδέχεται να μειώσει την διαγνωστική ακρίβεια και μπορεί να απαιτηθεί επαναξιολόγηση μετά την κένωση του εντέρου ώστε να μην ανακλώνται οι ήχοι από τα κόπρανα. Ο ουλώδης ιστός του κόλπου, η ατροφία και η παχυσαρκία μπορούν να μειώσουν την διαγνωστική ευκρίνεια της εξέτασης.
Τεχνικές υπερηχογραφικής σάρωσης
Η πιο κοινή μέθοδος της υπερηχογραφικής αξιολόγησης του πυελικού εδάφους είναι η διαπερινεϊκή υπερηχογραφία (Tranperineal Ultrsonography - TPUS). Η TPUS πραγματοποιείται με δύο διαφορετικές τεχνικές: τη διαχειλική (Translabial) προσπέλαση, η οποία χρησιμοποιεί έναν ηχοβολέα κυρτής συστοιχίας (Convex) τοποθετημένο στα μεγάλα χείλη ή το περίνεο, 13 και την διαπροδομική (Transintroital) προσπέλαση, η οποία χρησιμοποιεί έναν ενδοκοιλοτικό ηχοβολέα τοποθετημένο κάτωθεν των έσω χειλέων του αιδοίου, ακριβώς στην είσοδο του κόλπου. Ανάλογα με τη διαθεσιμότητα του υπερηχοτομογραφικού εξοπλισμού, τις ενδείξεις και την εμπειρία του εξεταστή χρησιμοποιείται 2D, 3D ή 4D απεικόνιση. Για την διαπερινεϊκή τεχνική χρησιμοποιείται ένας κοινός δισδιάστατος ηχοβολέας κυρτής συστοιχίας 2-7 MHz με εύρος πεδίου τουλάχιστον ≥ από 70˚ και δυνατότητα cineloop. Επίσης, μπορεί να χρησιμοποιηθεί και τρισδιάστατος ή τετραδιάστατος ηχοβολέας κυρτής συστοιχίας 4-8 MHz, ο οποίος επιτρέπει την πρόσκτηση, αποθήκευση και ανάλυση δεδομένων όγκου για επεξεργασία σε μεταγενέστερο χρόνο. Τα δεδομένα όγκου μπορούν να ληφθούν με γωνία λήψης 70° ή μεγαλύτερη, επιτρέποντας την οπτικοποίηση ολόκληρου του χάσματος του ανελκυστήρα μυ του πρωκτού ως την περιοχή ενδιαφέροντος. Στην διαπροδομική προσπέλαση χρησιμοποιείται ενδοκοιλοτικός ηχοβολέας 5-9 MHz. Κάποιοι ενδοκοιλοτικοί ηχοβολείς διαθέτουν γωνία λήψης οπτικού πεδίου μέχρι 180.˚ Για την καλύτερη απεικόνιση της ανατομίας του πυελικού εδάφους ο ηχοβολέας πρέπει να συγκρατείται κάθετα στις υπό εξέταση δομές του περινέου καθώς η πρόσπτωση κάθετα των υπερήχων στα όργανα στόχους θα βελτιώσει την ανάλυση της εικόνας. Έτσι, δομές όπως η ουρήθρα, η ουροδόχος κύστη, ο κόλπος, το ορθό και οι μύες μπορούν να απεικονιστούν χωρίς θολερότητα και τεχνουργήματα.
Η TPUS σάρωση συνήθως πραγματοποιείται, αρχικά σε συνθήκες ηρεμίας με άδεια ουροδόχο κύστη, και ακολούθως σε συνθήκες δυναμικής. Επειδή η αξιολόγηση του πυελικού εδάφους είναι μια δυναμική εξέταση, αυτή θα πρέπει να λαμβάνει χώρα κατά τη διάρκεια της μέγιστης σύσπασης των μυών του περινέου κατόπιν ελιγμού Valsalva ή Kegel. Ωστόσο, ένα μικρό ποσοστό γυναικών αδυνατεί να κατανοήσει τον ελιγμό Valsalva ή Kegel παρά τις οδηγίες ή τις συμβουλές. Ενδεχομένως, μια καλή σύσταση θα ήταν το βήξιμο της ασθενούς ώστε να συσπαστούν αντανακλαστικά οι μυς τους περινέου και ο ανελκτήρας. 14 Η TPUS εξέταση θα πρέπει να περιλαμβάνει μια μέση οβελιαία άποψη των ενδοπυελικών οργάνων για τον εντοπισμό της ουρήθρας, της ουροδόχου κύστης, της ουρηθροκυστικής συμβολής (Bladder Neck Junction - BNJ), των κολπικών τοιχωμάτων, της ορθοπρωκτικής συμβολής (Anorectal Junction – ARJ) και οπισθίως αυτής τον ανελκτήρα μυ του πρωκτού που ηχογραφείται ως υπερηχογενής περιοχή. 15 Αυτό επιτυγχάνεται με τον εντοπισμό των ηχογραφούμενων δομών μεταξύ της ηβικής σύμφυσης και της ορθοπρωκτικής συμβολής σε μέσο οβελιαίο επίπεδο. 16 Οι παραοβελιαίες ή εγκάρσιες απόψεις μπορεί να δώσουν πρόσθετες πληροφορίες σχετικά με την απεικόνιση συνθετικών μοσχευμάτων πρόπτωσης ή ταινιών ακράτειας.
Στη διαπερινεϊκή τεχνική ο ηχοβολέας τοποθετείται κάθετα ανάμεσα στο περίνεο ή στα μικρά χείλη του αιδοίου αφού πρώτα έχει καλυφθεί με γάντι χωρίς πούδρα, λεπτό πλαστικό περιτύλιγμα ή προφυλακτικό, ενώ στην διαπροδομική τεχνική ο ηχοβολέας τοποθετείται στο έξω στόμιο της ουρήθρας. Είναι απαραίτητο να μην ασκείται αδικαιολόγητη πίεση στο περίνεο αφενός για να επιτρέπεται η πλήρης κάθοδος των πυελικών οργάνων και αφετέρου για να μην αλλοιώνεται η υπερηχογραφική εικόνα των δομών του πυελικού εδάφους. Μετά το πέρας της εξέτασης ο ηχοβολέας αποστειρώνεται με ειδικά μαντηλάκια εμποτισμένα σε διάλυμα αλκοόλης. Ως προς τον προσανατολισμό της εικόνας δεν υπάρχει ομοφωνία. Η πλειονότητα των ειδικών προτιμούν να λαμβάνουν εικόνες με το περίνεο στην κορυφή και την ηβική σύμφυση στα αριστερά. Αυτός ο προσανατολισμός είναι περισσότερο βολικός ιδίως όταν προσκτάται τρισδιάστατος όγκος πυελικού εδάφους καθώς δεν χρειάζεται η περιστροφή της τελικής 3D εικόνας που απεικονίζει εγκάρσια το περίνεο. Ορισμένοι υπερηχογραφιστές περιστρέφουν την 2D εικόνα κατά 180 ̊απεικονίζοντας την ηβική σύμφυση δεξιά και το περίνεο στο κάτω μέρος της οθόνης, όπως όταν η ασθενής βρίσκεται σε όρθια θέση. 17 , 18
Ακράτεια ούρων προσπαθείας
Είναι γνωστή η σχέση της κινητικότητας του αυχένα της ουροδόχου κύστης και της εγγύς ουρήθρας με την ακράτεια ούρων προσπαθείας. 19 Μια κινητικότητα του αυχένα της ουροδόχου κύστης, με σημείο αναφοράς τον κεντρικό άξονα ή το κάτω όριο της ηβικής σύμφυσης, 20 , 21 μπορεί να κυμαίνεται μεταξύ 15 έως 20mm πριν και μετά τον ελιγμό Valsalva και να θεωρείται φυσιολογική. 22 Γενικά, η πλήρωση με ούρα (125-470mL) καθιστά την ουροδόχο κύστη λιγότερο κινητική από ότι όταν είναι άδεια ( ̴ 50mL). Κατά τον ελιγμό Valsalva από κατάσταση ηρεμίας το κατώτερο τμήμα της ουρήθρας περιστρέφεται οπισθίως και προς τα έσω. 23 Η κινητικότητα του αυχένα της ουροδόχου κύστεως μπορεί να μετρηθεί με την μετακίνηση του αυχένα μεταξύ ηρεμίας και σε μέγιστο ελιγμό Valsalva. Αριθμητική τιμή καθόδου της ουροδόχου κύστεως μεγαλύτερη από 20, 25, 30mm έχει προταθεί ως όριο υπερκινητικότητας. 24
Μια άλλη παράμετρος που έχει μελετηθεί είναι η «χοάνωση» (Funneling) του έσω ουρηθρικού στομίου η οποία παρατηρείται στην ακράτεια ούρων προσπαθείας. Ωστόσο, χοάνωση μπορεί να παρατηρηθεί και σε ασυμπτωματικές γυναίκες κυρίως όμως παρατηρείται σε γυναίκες με ακράτεια ούρων προσπαθείας κατά την δοκιμασία Valsalva, αλλά και κατά την ηρεμία. 25 Σημαντικού βαθμού χοάνωση σχετίζεται με χαμηλή ουρηθρική πίεση σύγκλεισης και ανεπάρκεια του σφικτήρα μυ της ουρήθρας. 26 , 27
Εκτίμηση πρόπτωσης
Με την TPUS είναι δυνατή η βαθμολόγηση της πρόπτωσης των πυελικών οργάνων. Έχοντας ως άξονα το κατώτερο χείλος της ηβικής σύμφυσης, μπορεί να υπολογιστεί κατά τον ελιγμό Valsalva, η χαλάρωση του πρόσθιου (κυστεοκήλη), οπίσθιου (ορθοκήλη) και κεντρικού (τράχηλος της μήτρας) διαμερίσματος του κόλπου. Η μέτρηση αυτή συσχετίζεται με την κλινική βαθμολόγηση της ποσοτικοποίησης της πρόπτωσης με το σύστημα (POP-Q) της Διεθνούς Ένωσης Εγκράτειας (International Continence Society – ICS). 28 Κρανιοκοιλιακή (Cranioventral) μετατόπιση της ουροδόχου κύστης ≥ 10mm κάτω, 29 και, του τραχήλου και του ορθού ≥ 15mm πάνω, από την ηβική σύμφυση, 30 , 31 συνδέονται στενά με συμπτώματα πρόπτωσης και έχουν προταθεί ως όρια για τη διάγνωση σημαντικού βαθμού πρόπτωσης υπερηχογραφικά. Οι μετρήσεις κάτω ή ουραία προς το ηβική σύμφυση σημειώνονται ως αρνητικές, ενώ αυτές πάνω ή κεφαλικά ως θετικές. 32
Εκτίμηση μυϊκής δομής πυελικού εδάφους
Με την 3D/4D λήψη και απόδοση όγκου του περινέου υπάρχει η δυνατότητα αξιολόγηση της ανατομίας, της ακεραιότητας και της λειτουργίας των μυών του πυελικού εδάφους. Ο ανελκτήρα μυς διαδραματίζει σημαντικό ρόλο στην στήριξη των οργάνων του πυελικού εδάφους. 33 Η παρουσία χάσματος του ανελκτήρα πέραν ενός συγκεκριμένου ορίου δικαιολογεί την εμφάνιση κλινικών συμπτωμάτων δυσλειτουργίας του πυελικού εδάφους. Μια επιφάνεια χάσματος μεγαλύτερη από 25cm2 κατά τον ελιγμό Valsalva μπορεί να θεωρηθεί ως μη φυσιολογική διατασιμότητα (ballooning) του χάσματος του ανελκτήρα. 34 , 35
Ο τραυματισμός των ανελκτήρων μυών μπορεί να εντοπιστεί είτε ως αποκόλληση (avulsion) της έκφυσης των σκελών του μυός στο κάτω ηβικό στόμιο είτε ως σχάση κατά μήκος των μυϊκών ινών με την 3D/4D TPUS. Αυτοί οι τραυματισμοί είναι το αποτέλεσμα της υπερβολικής διάτασης των ανελκτήρων από το εμβρυϊκό κρανίο κατά το δεύτερο στάδιο του τοκετού όταν το έμβρυο διέρχεται διάμεσο του γεννητικού σωλήνα, εξαιτίας της χρήσεως μεταλλικού εμβρυουλκού ή παρατεταμένου δευτέρου σταδίου τοκετού > από δύο ώρες. 36 Τραυματισμοί του ανελκτήρα μυός μπορεί να εμφανιστούν στο 10 - 36% των γυναικών κατά τη στιγμή του πρώτου τοκετού. Δεν υπάρχει ομοφωνία σχετικά με την ταξινόμηση αυτών των μυϊκών κακώσεων. 37 , 38 Οι πιο συνηθισμένες κακώσεις του ανελκτήρα οφείλονται σε σχάση των ηβοϊσχιακών κλάδων των ανώνυμων οστών και σε αποκολλήσεις του λαγονοκοκκυγικού μυός από το τενοντώδες τόξο του ανελκτήρα του πρωκτού. 39 Αυτές οι κακώσεις του ανελκτήρα μυός από το πλάγιο πυελικό τοίχωμα συσχετίστηκαν με ακράτεια ούρων προσπαθείας, 3 μήνες μετά τον τοκετό. 40